पाठ्यक्रम: GS2/स्वास्थ्य
संदर्भ
- संयुक्त राष्ट्र इंटर-एजेंसी ग्रुप फॉर चाइल्ड मॉर्टैलिटी एस्टीमेशन (UNIGME) की रिपोर्ट 2025 हाल ही में जारी की गई।
मुख्य विशेषताएँ
- बाल मृत्यु दर: वर्ष 2024 में अनुमानित 4.9 मिलियन बच्चों की मृत्यु पाँच वर्ष की आयु पूरी करने से पहले हुई, जिनमें 2.3 मिलियन नवजात शामिल थे।
- नवजात मृत्यु कुल पाँच वर्ष से कम आयु की मृत्यु का लगभग आधा हिस्सा है, जो जन्म के समय के आसपास मृत्यु रोकने में धीमी प्रगति को दर्शाता है।
- इनमें से अधिकांश मृत्यु सिद्ध, कम लागत वाले हस्तक्षेपों और गुणवत्तापूर्ण स्वास्थ्य सेवाओं की पहुँच से रोकी जा सकती थीं।
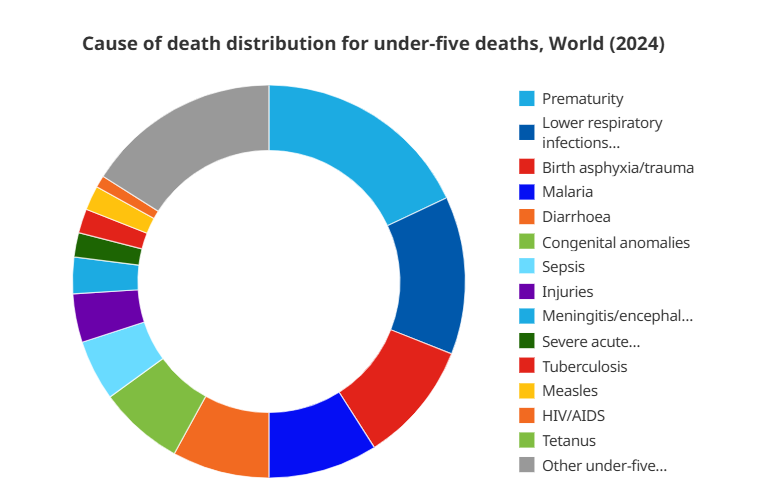
- बाल मृत्यु के कारण:
- नवजातों में मृत्यु का प्रमुख कारण समय से पूर्व जन्म, प्रसव के दौरान जटिलताएँ और नवजात संक्रमण हैं।
- 1–59 माह आयु के बच्चों में निमोनिया, दस्त और मलेरिया प्रमुख घातक रोग हैं, जिन्हें कुपोषण गंभीर बनाता है।
- प्रथम बार रिपोर्ट ने गंभीर तीव्र कुपोषण (SAM) से सीधे होने वाली मृत्यु का अनुमान लगाया है, जिसमें 2024 में 1–59 माह आयु के 100,000 से अधिक बच्चों की मृत्यु हुई।
- अब तक की प्रगति: 1990 से पाँच वर्ष से कम आयु की मृत्यु दर लगभग 60% और नवजात मृत्यु दर 45% घटी है।
- 2000 से वैश्विक स्तर पर पाँच वर्ष से कम आयु की मृत्यु दर आधे से अधिक कम हुई है, किंतु 2015 से बाल मृत्यु दर में कमी की गति 60% से अधिक धीमी हो गई है।
- वर्तमान दर के अनुसार 2025 से 2030 के बीच 27.3 मिलियन पाँच वर्ष से कम आयु की मृत्यु होने का अनुमान है।
- ये मृत्यु मुख्यतः उप-सहारा अफ्रीका और दक्षिण एशिया में केंद्रित हैं।
- भारत-विशेष निष्कर्ष: भारत उन देशों में है जो सतत सार्वजनिक स्वास्थ्य प्रयासों के माध्यम से बाल मृत्यु दर कम करने में स्थिर प्रगति दिखा रहे हैं।
- 1990 में भारत की नवजात मृत्यु दर (NMR) 1,000 जीवित जन्मों पर 57 थी, जो 2024 में घटकर 17 हो गई।
- 1990 में पाँच वर्ष से कम आयु की मृत्यु दर (U5MR) 1,000 जीवित जन्मों पर 127 थी, जो 2024 में घटकर 27 हो गई।
- यह तीव्र कमी लक्षित सार्वजनिक स्वास्थ्य हस्तक्षेपों, बेहतर संस्थागत प्रसव प्रणाली और विस्तारित टीकाकरण कवरेज के कारण संभव हुई।
- सिफारिशें: उच्च-भार वाले देशों से राजनीतिक प्रतिबद्धता, घरेलू संसाधनों का संकलन और सभी के लिए सुलभ, प्रमाण-आधारित गुणवत्तापूर्ण सेवाओं तक पहुँच सुनिश्चित करना।
- उच्च जोखिम वाले समूहों पर ध्यान केंद्रित करना, विशेषकर उप-सहारा अफ्रीका और दक्षिण एशिया की माताओं और बच्चों पर, तथा संघर्ष एवं संवेदनशील परिस्थितियों में।
- मातृ, नवजात और बाल मृत्यु दर कम करने की वर्तमान प्रतिबद्धताओं के लिए जवाबदेही को सुदृढ़ करना।
- प्राथमिक स्वास्थ्य देखभाल प्रणालियों में निवेश करना ताकि बच्चों में मृत्यु के प्रमुख कारणों की रोकथाम, निदान और उपचार किया जा सके।
संयुक्त राष्ट्र इंटर-एजेंसी ग्रुप फॉर चाइल्ड मॉर्टैलिटी एस्टीमेशन (UNIGME)
- इसका गठन 2004 में बाल मृत्यु दर पर डेटा साझा करने, अनुमान विधियों में सुधार करने और बाल जीवित रहने के लक्ष्यों की प्रगति पर रिपोर्ट करने के लिए किया गया।
- इसका नेतृत्व यूनिसेफ करता है और इसमें विश्व स्वास्थ्य संगठन (WHO), विश्व बैंक समूह तथा संयुक्त राष्ट्र जनसंख्या प्रभाग (आर्थिक एवं सामाजिक मामलों के विभाग) पूर्ण सदस्य हैं।
भारत में बाल मृत्यु दर कम करने हेतु सरकारी पहलें
- जननी शिशु सुरक्षा कार्यक्रम (JSSK): सभी गर्भवती महिलाओं और बीमार शिशुओं (एक वर्ष तक) को सार्वजनिक स्वास्थ्य संस्थानों में निःशुल्क प्रसव (सीज़ेरियन सहित) का अधिकार। इसमें निःशुल्क दवाएँ, आहार, जाँच, परिवहन एवं आवश्यकता पड़ने पर रक्त आधान शामिल है।
- प्रधानमंत्री सुरक्षित मातृत्व अभियान (PMSMA): गर्भवती महिलाओं को प्रत्येक माह की 9 तारीख को विशेषज्ञ/चिकित्सक द्वारा निःशुल्क, गुणवत्तापूर्ण प्रसवपूर्व जाँच उपलब्ध कराता है।
- ग्राम स्वास्थ्य, स्वच्छता और पोषण दिवस (VHSNDs): मातृ एवं बाल स्वास्थ्य सेवाओं की उपलब्धता और जागरूकता हेतु आयोजित।
- प्रजनन एवं बाल स्वास्थ्य (RCH) पोर्टल: गर्भवती महिलाओं और नवजातों की वेब-आधारित ट्रैकिंग प्रणाली, जिससे नियमित और पूर्ण सेवाओं की सुनिश्चितता होती है।
- मदर एंड चाइल्ड प्रोटेक्शन (MCP) कार्ड एवं सुरक्षित मातृत्व पुस्तिका: गर्भवती महिलाओं को आहार, विश्राम, गर्भावस्था के खतरे के संकेत, लाभकारी योजनाएँ और संस्थागत प्रसव की जानकारी देने हेतु वितरित।
- मिशन इंद्रधनुष (2014): 90% से अधिक पूर्ण टीकाकरण कवरेज प्राप्त करने का लक्ष्य। कठिन पहुँच वाले समूहों पर विशेष ध्यान।
- पूर्ण टीकाकरण कवरेज 2015 में 62% से बढ़कर 2026 में 98.4% हो गया।
- राष्ट्रीय बाल स्वास्थ्य कार्यक्रम (RBSK): 0 से 18 वर्ष आयु के बच्चों की 32 स्वास्थ्य स्थितियों (रोग, कमी, दोष और विकासात्मक विलंब) की जाँच।
- पोषण पुनर्वास केंद्र (NRCs): गंभीर तीव्र कुपोषण (SAM) और चिकित्सीय जटिलताओं वाले बच्चों के उपचार हेतु सार्वजनिक स्वास्थ्य संस्थानों में स्थापित।
क्या आप जानते हैं?
- भारत ने टीकाकरण के माध्यम से चेचक, पोलियो और मातृ एवं नवजात टिटनेस का उन्मूलन किया है तथा अपने टीकाकरण कार्यक्रम का विस्तार जारी रखा है — हाल ही में 2026 में HPV एवं स्वदेशी Td टीके शुरू किए गए।
- यूनिवर्सल इम्यूनाइजेशन प्रोग्राम (UIP) विश्व के सबसे बड़े टीकाकरण कार्यक्रमों में से एक है, जो प्रत्येक वर्ष 2.9 करोड़ गर्भवती महिलाओं और 2.54 करोड़ नवजातों तक निःशुल्क पहुँचता है।
Source: TH
Previous article
युद्ध में नैतिकता
Next article
भारत का विद्युत क्षेत्र: प्रगति और सुधार